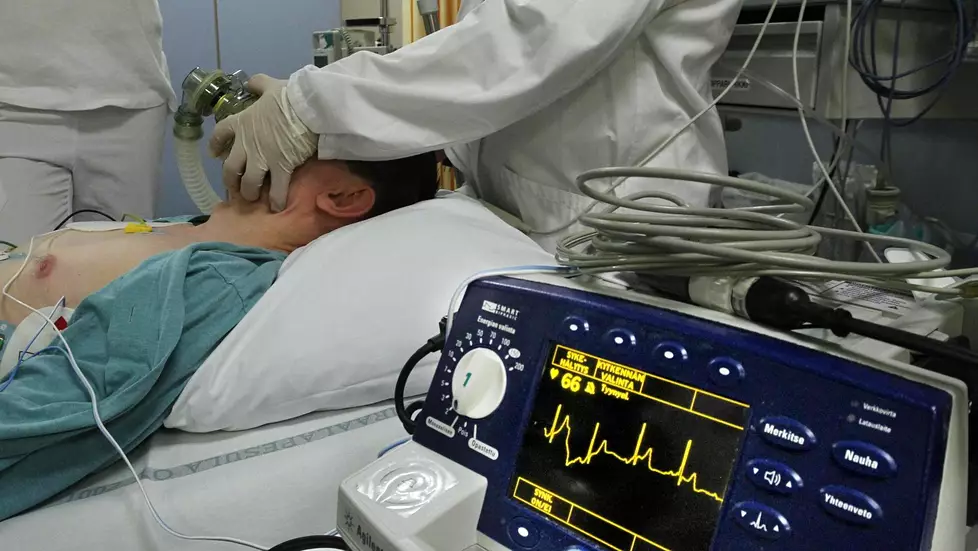
ELVYTYSKIELTOON liittyy suuria tunteita ja valtavasti väärinkäsityksiä. Elvytystoimien rajaaminen eli niin sanottu DNR-päätös (do not resuscitate) voi kuitenkin monisairaan potilaan kohdalla olla parempi keino kuin sydämen käynnistäminen potilaan kuitenkaan toipumatta. Elvytys voi aiheuttaa potilaalle myös ylimääräisiä kärsimyksiä.
Elvytyskielto koskee nimenomaan elvyttämistä, ei potilaan muuta hoitoa. Tästä on ollut epäselvyyksiä myös hoitolaitoksissa. Esimerkiksi eduskunnan oikeusasiamies on todennut, että osa DNR-päätöksiä tekevistä hoitolaitoksista mahdollisesti olettaa, että päätös olisi kannanotto myös potilaan hoidon aktiivisuuteen.
Elvyttämättä jättämistä pidetään suurena eettisenä kysymyksenä. Asia nousi keskusteluun, kun lääkärin epäillään määränneen useille posiolaisen yksityisen palvelutalon asukkaille elvytyskiellon. Potilaan omainen ihmetteli mielipidekirjoituksessa Aamulehdessä, miksi päätös tehtiin omaisten tietämättä ja potilaita näkemättä.
ELVYTYSKIELTO on lääkärin tekemä lääketieteellinen päätös pidättäytyä potilaan sydämen sähköisestä tahdistuksesta ja paineluelvytyksestä sydämen pysähtyessä.
Sosiaali- ja terveysalan lupa- ja valvontavirasto Valvira korostaa vuonna 2015 uusimissaan ohjeissa, että elvytyskielto ei ole potilaan hoitosuunnitelma eikä se tarkoita muun hoidon rajaamista.
Päätöstä tehtäessä lääkärin on keskusteltava aina ensisijaisesti potilaan kanssa, Valvira korostaa. Omaisten kanssa päätöksestä keskustellaan potilaan salliessa tai tilanteen niin vaatiessa. Tiedot päätöksen lääketieteellisistä perusteluista on kirjattava asianmukaisesti potilasasiakirjoihin.
Hoitosuunnitelmia ei kuitenkaan Valviran mukaan ole tehty riittävän systemaattisesti.
YLILÄÄKÄRI Riitta Aejmelaeus Valvirasta kertoo, että elvytyskieltoon liittyy paljon väärinkäsityksiä ja tulkintaeroja nousee esiin aika ajoin. Ammattilaiset, potilaat ja omaiset saattavat kokea keskustelun vaativaksi, ja se edellyttää ammattilaisilta kykyä ottaa asia puheeksi ja ohjata keskustelua.
”Aina ei ymmärretä, mitä elvytyskielto tarkoittaa. Se ei ole muun hoidon rajaus vaan päätös elvyttämättä jättämisestä”, Aejmelaeus korostaa.
Tiedonsaantiongelmat ovat yleisiä. Esimerkiksi vanhuksen läheiset voivat kokea loukkaavana sen, että heille ei ole kerrottu päätöksen tekemisestä.
”Potilaslain mukaan hoitoa koskevat päätökset on tehtävä potilaan itsensä kanssa. Jos hän ei siihen kykene, neuvotellaan omaisten tai muun läheisen kanssa”, Aejmelaeus sanoo.
”Joskus omaiset kuitenkin ajattelevat, että heillä on tiedonsaantioikeus kaikkiin potilaan asioihin. Näin ei ole.”
POTILAAN omaa tahtoa noudatetaan, jos se on tiedossa. Potilaan itsemääräämisoikeus on määritelty potilaslaissa. Sen mukaan potilasta on hoidettava yhteisymmärryksessä hänen kanssaan. Tämä edellyttää, että potilas kykenee tiedostamaan vaihtoehtojen seuraukset.
Aejmelaeuksen mukaan olisi hyvä, että hoitosuunnitelma olisi tehty ennen voinnin heikkenemistä. Joskus on kuitenkin myös tilanteita, joissa lääkäri joutuu tekemään päätöksen potilasta näkemättä, hän sanoo.
Hoitolaitoksissa oleville vanhuksille määrätään elvytyskielto varsin usein. Usein siinä vaiheessa, kun ihminen päätyy laitokseen, hänellä on jo pitkälle edennyt sairaus, usein muistisairaus. Päätös perustuu arvioon, että potilaan perussairaudet ovat niin vaikeita, että hänen tilansa ei todennäköisesti palautuisi elvytyksen jälkeen. Silloin elvytyksestä voi olla jopa haittaa.
”Esimerkiksi jos potilaalla on pitkälle edennyt syöpä, elvytyksestä ei ole hyötyä loppuvaiheessa. Useimmiten syy tehdä päätös elvytyskiellosta perustuukin siihen, että ihmisellä on monta sairautta”, Aejmelaeus sanoo.
SOSIAALI- JA TERVEYSALAN eettinen neuvottelukunta Etene saa ajoittain yhteydenottoja elvytyskiellon määräämisestä. Potilaan läheiset saattavat pitää loukkaavana sitä, ettei heille ole ilmoitettu kiellosta. Tunteet kuumenevat, kun kielto tulee ikään kuin puskista.
”Aika ajoin on tulkintaerimielisyyksiä”, kertoo Etenen pääsihteeri Ritva Halila.
”Omaiset toivovat, että asiasta neuvoteltaisiin. Kyseessä on hoitopäätös, jonka tulee tapahtua yhteisymmärryksessä potilaan tai omaisten kanssa”, Halila sanoo.
”Yleensä elvytyskielto laitetaan, kun todetaan, ettei elvytyksestä ole hyötyä, vaan se voi aiheuttaa potilaalle kärsimyksiä”, Halila sanoo.
KÄYPÄ HOITO -suosituksessa korostetaan, että hoitopäätöksen tarkoitus on suojella potilasta kivulta ja kärsimykseltä sekä parantaa loppuelämän laatua. Elvytyksen tuoma hyöty voi joskus olla vähäisempi kuin perussairauden aiheuttama taakka.
Päätös elvytyksen aloittamatta tai yrittämättä jättämisestä voidaan tehdä myös ilman potilaan tai omaisten suostumusta. Kun tiedetään, ettei potilaalla ole ennustetta, hoidon aloittaminen antaa vääränlaista toivoa omaisille ja väheksyy potilaan kykyä päätöksentekoon ja autonomiaan.
Potilaalle ja hänen omaisilleen tulee suositusten mukaan selittää, ettei päätös tarkoita, että potilas jäisi ilman hoitoa.
Oman tahtonsa elvytyskiellosta voi ilmoittaa esimerkiksi hoitotestamentissa tai omakanta-palvelussa internetissä.
Oikaisu 29.10. kello 15.46: Jutussa luki aiemmin virheellisesti, että Ritva Halila olisi Eteran pääsihteeri. Hän on Etenen pääsihteeri.
Elvytyskielto koskee nimenomaan elvyttämistä, ei potilaan muuta hoitoa. Tästä on ollut epäselvyyksiä myös hoitolaitoksissa. Esimerkiksi eduskunnan oikeusasiamies on todennut, että osa DNR-päätöksiä tekevistä hoitolaitoksista mahdollisesti olettaa, että päätös olisi kannanotto myös potilaan hoidon aktiivisuuteen.
Elvyttämättä jättämistä pidetään suurena eettisenä kysymyksenä. Asia nousi keskusteluun, kun lääkärin epäillään määränneen useille posiolaisen yksityisen palvelutalon asukkaille elvytyskiellon. Potilaan omainen ihmetteli mielipidekirjoituksessa Aamulehdessä, miksi päätös tehtiin omaisten tietämättä ja potilaita näkemättä.
ELVYTYSKIELTO on lääkärin tekemä lääketieteellinen päätös pidättäytyä potilaan sydämen sähköisestä tahdistuksesta ja paineluelvytyksestä sydämen pysähtyessä.
Sosiaali- ja terveysalan lupa- ja valvontavirasto Valvira korostaa vuonna 2015 uusimissaan ohjeissa, että elvytyskielto ei ole potilaan hoitosuunnitelma eikä se tarkoita muun hoidon rajaamista.
Päätöstä tehtäessä lääkärin on keskusteltava aina ensisijaisesti potilaan kanssa, Valvira korostaa. Omaisten kanssa päätöksestä keskustellaan potilaan salliessa tai tilanteen niin vaatiessa. Tiedot päätöksen lääketieteellisistä perusteluista on kirjattava asianmukaisesti potilasasiakirjoihin.
Hoitosuunnitelmia ei kuitenkaan Valviran mukaan ole tehty riittävän systemaattisesti.
YLILÄÄKÄRI Riitta Aejmelaeus Valvirasta kertoo, että elvytyskieltoon liittyy paljon väärinkäsityksiä ja tulkintaeroja nousee esiin aika ajoin. Ammattilaiset, potilaat ja omaiset saattavat kokea keskustelun vaativaksi, ja se edellyttää ammattilaisilta kykyä ottaa asia puheeksi ja ohjata keskustelua.
”Aina ei ymmärretä, mitä elvytyskielto tarkoittaa. Se ei ole muun hoidon rajaus vaan päätös elvyttämättä jättämisestä”, Aejmelaeus korostaa.
Tiedonsaantiongelmat ovat yleisiä. Esimerkiksi vanhuksen läheiset voivat kokea loukkaavana sen, että heille ei ole kerrottu päätöksen tekemisestä.
”Potilaslain mukaan hoitoa koskevat päätökset on tehtävä potilaan itsensä kanssa. Jos hän ei siihen kykene, neuvotellaan omaisten tai muun läheisen kanssa”, Aejmelaeus sanoo.
”Joskus omaiset kuitenkin ajattelevat, että heillä on tiedonsaantioikeus kaikkiin potilaan asioihin. Näin ei ole.”
POTILAAN omaa tahtoa noudatetaan, jos se on tiedossa. Potilaan itsemääräämisoikeus on määritelty potilaslaissa. Sen mukaan potilasta on hoidettava yhteisymmärryksessä hänen kanssaan. Tämä edellyttää, että potilas kykenee tiedostamaan vaihtoehtojen seuraukset.
Aejmelaeuksen mukaan olisi hyvä, että hoitosuunnitelma olisi tehty ennen voinnin heikkenemistä. Joskus on kuitenkin myös tilanteita, joissa lääkäri joutuu tekemään päätöksen potilasta näkemättä, hän sanoo.
Hoitolaitoksissa oleville vanhuksille määrätään elvytyskielto varsin usein. Usein siinä vaiheessa, kun ihminen päätyy laitokseen, hänellä on jo pitkälle edennyt sairaus, usein muistisairaus. Päätös perustuu arvioon, että potilaan perussairaudet ovat niin vaikeita, että hänen tilansa ei todennäköisesti palautuisi elvytyksen jälkeen. Silloin elvytyksestä voi olla jopa haittaa.
”Esimerkiksi jos potilaalla on pitkälle edennyt syöpä, elvytyksestä ei ole hyötyä loppuvaiheessa. Useimmiten syy tehdä päätös elvytyskiellosta perustuukin siihen, että ihmisellä on monta sairautta”, Aejmelaeus sanoo.
SOSIAALI- JA TERVEYSALAN eettinen neuvottelukunta Etene saa ajoittain yhteydenottoja elvytyskiellon määräämisestä. Potilaan läheiset saattavat pitää loukkaavana sitä, ettei heille ole ilmoitettu kiellosta. Tunteet kuumenevat, kun kielto tulee ikään kuin puskista.
”Aika ajoin on tulkintaerimielisyyksiä”, kertoo Etenen pääsihteeri Ritva Halila.
”Omaiset toivovat, että asiasta neuvoteltaisiin. Kyseessä on hoitopäätös, jonka tulee tapahtua yhteisymmärryksessä potilaan tai omaisten kanssa”, Halila sanoo.
”Yleensä elvytyskielto laitetaan, kun todetaan, ettei elvytyksestä ole hyötyä, vaan se voi aiheuttaa potilaalle kärsimyksiä”, Halila sanoo.
KÄYPÄ HOITO -suosituksessa korostetaan, että hoitopäätöksen tarkoitus on suojella potilasta kivulta ja kärsimykseltä sekä parantaa loppuelämän laatua. Elvytyksen tuoma hyöty voi joskus olla vähäisempi kuin perussairauden aiheuttama taakka.
Päätös elvytyksen aloittamatta tai yrittämättä jättämisestä voidaan tehdä myös ilman potilaan tai omaisten suostumusta. Kun tiedetään, ettei potilaalla ole ennustetta, hoidon aloittaminen antaa vääränlaista toivoa omaisille ja väheksyy potilaan kykyä päätöksentekoon ja autonomiaan.
Potilaalle ja hänen omaisilleen tulee suositusten mukaan selittää, ettei päätös tarkoita, että potilas jäisi ilman hoitoa.
Oman tahtonsa elvytyskiellosta voi ilmoittaa esimerkiksi hoitotestamentissa tai omakanta-palvelussa internetissä.
Oikaisu 29.10. kello 15.46: Jutussa luki aiemmin virheellisesti, että Ritva Halila olisi Eteran pääsihteeri. Hän on Etenen pääsihteeri.
- TerveydenhoitoSeuraa
- ElvytysSeuraa
- LääketiedeSeuraa
- Heli SaavalainenSeuraa
Ei kommentteja:
Lähetä kommentti